
Czy pompa insulinowa zwiększa ryzyko przyrostu masy ciała?
Czasami obserwujemy, że po zmianie tradycyjnego leczenia cukrzycy na bardziej intensywne lub po włączeniu pompy insulinowej obserwujemy przyrost masy ciała?…

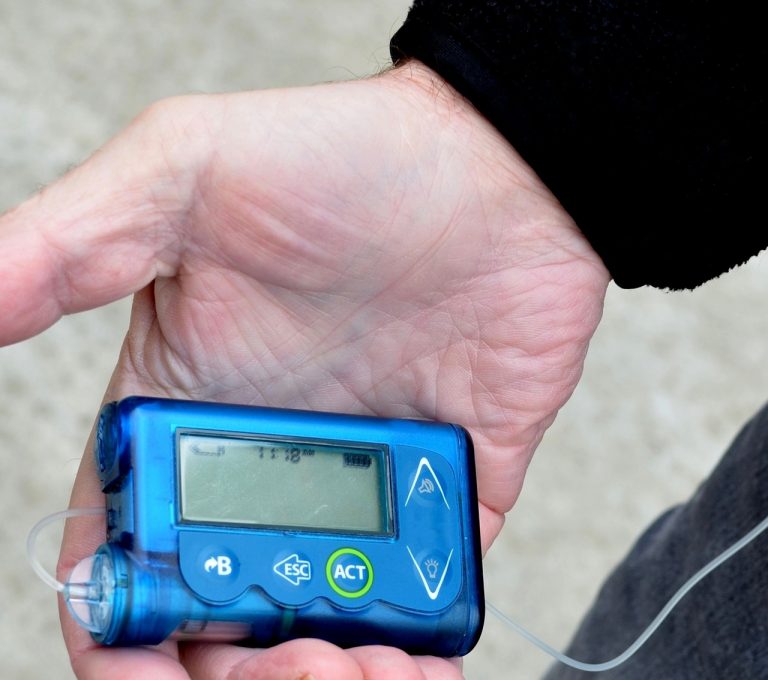
Pompa insulinowa towarzyszy nam niemal we wszystkich sytuacjach życiowych. W związku z powyższym narażona jest na szereg zagrożeń mogących wpłynąć na jej prawidłową pracę.
Osobista pompa insulinowa może ulec uszkodzeniu pod wpływem następujących czynników:
Uszkodzenie mechaniczne pompy insulinowej jest w większości przypadków trudne do przewidzenia, gdyż może wystąpić niezależnie od naszej woli. Może to być wypadek komunikacyjny, w którym uczestniczymy, niespodziewane uderzenie mechaniczne, itp. Pamiętajmy jednak o możliwości uszkodzenia naszego urządzenia medycznego w sytuacjach życia codziennego. Miejmy więc na uwadze to, gdzie nosimy pompę podczas wykonywania prac i czy miejsce to bezpośrednio naraża ją na ewentualne uszkodzenie mechaniczne.
Pompę należy odpiąć przed takimi badaniami jak: zdjęcie rentgenowskie, tomografia komputerowa, rezonans magnetyczny. Przed wykonaniem jakichkolwiek badań z użyciem urządzeń emitujących silne pole magnetyczne poinformujmy osobę przeprowadzającą takie badanie o posiadaniu pompy insulinowej.
Zwracajmy również uwagę na możliwości uszkodzenia pompy podczas wykonywania przez nas pracy zawodowej np. praca przy antenach nadawczych telefonii komórkowej.
Uszkodzenia pompy insulinowej nie można bagatelizować. Awaria pompy i związany z tym brak podawania insuliny może być przyczyną kwasicy ketonowej. Aby zapobiec w takiej sytuacji wystąpieniu tego ostrego powikłania cukrzycy należy zastosować leczenie insuliną z użyciem pena. Pamiętajmy również o wzmożeniu intensywności pomiaru glikemii oraz pomiarze ciał ketonowych w moczu. Należy więc posiadać wstrzykiwacz insuliny i umieć posługiwać się nim. Ponadto należy mieć przy sobie numer telefoniczny infolinii dystrybutora, od którego nabyliśmy pompę insulinową. Dotyczy to również wyjazdów, wycieczek urlopów itp. Zawsze zabierajmy ze sobą zestaw składający się z wstrzykiwacza, kontaktu do dystrybutora urządzenia oraz dodatkowej fiolki insuliny.
Poniżej znajdziesz kilka praktycznych wskazówek mówiących o tym, co zrobić, kiedy pompa się zepsuje:
Kiedy pompa insulinowa alarmuje, że nastąpił brak podawania, nie oznacza to jej awarii. Pompa nie jest uszkodzona, lecz stwierdza, że z jakiegoś powodu insulina nie jest podawana. Przyczyną braku podawania insuliny mogą być następujące:
Jeżeli mimo wykonania powyższych czynności nadal zgłaszany jest alarm o braku podawania, należy skontaktować się z lokalnym przedstawicielem lub działem pomocy (3).

 Przeczytaj także
Przeczytaj także
Czasami obserwujemy, że po zmianie tradycyjnego leczenia cukrzycy na bardziej intensywne lub po włączeniu pompy insulinowej obserwujemy przyrost masy ciała?…

O dobroczynnych skutkach wysiłku fizycznego wie chyba każdy. Aktywność fizyczna uznany jest za niezbędny element leczenia cukrzycy. Aktywność fizyczna a…

100 mg/dl – taka wartość glikemii jest na ogół punktem wyjścia do obliczeń korekcyjnych zawartości glukozy we krwi. Lekarz ustala…

W większości pomp insulinowych istnieje możliwość zmiany przepływu podstawowego w czasie określonym przez pacjenta (od 30 min do 24 godzin). Zastosowanie tej…

Stosując pompę insulinową w zależności od modelu możliwe jest podawanie oprócz bolusa prostego również bolusów złożonych i przedłużonych. Żeby uzyskać prawidłowe wyrównanie metaboliczne cukrzycy nie…
