
System ciągłego monitorowania glikemii (CGM)
CGM stosuje się na ogół u chorych z chwiejnym przebiegiem cukrzycy z częstymi epizodami hipoglikemii oraz u osób wymagających ścisłego…

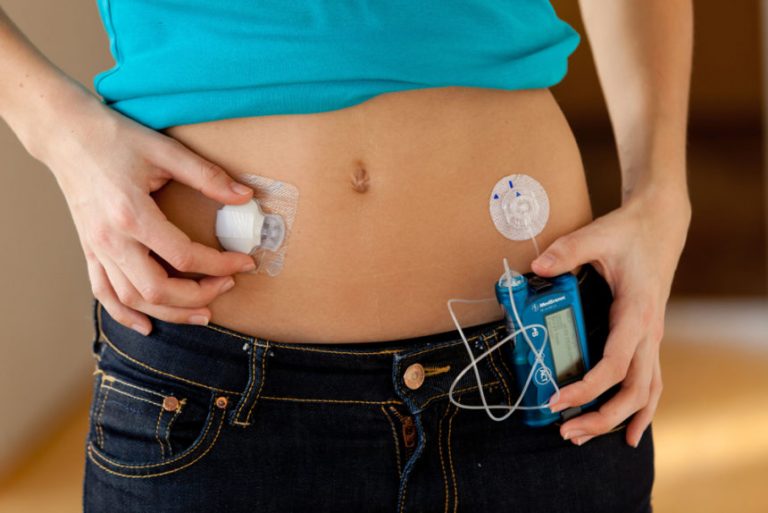
Pompa insulinowa to urządzenie przeznaczone do ciągłego wlewu insuliny. Insulina jest podawana do tkanki podskórnej za pomocą specjalnego zestawu (wkłucie oraz dren umożliwiający transport insuliny z pompy). Wkłucie należy zakładać na brzuch, pośladki, uda lub ramię i zmieniać je co około 3 dni – w szczególnych sytuacjach nawet częściej. Pompę nosi się najczęściej umieszczoną w pokrowcu przymocowanym do paska, można też ją włożyć do kieszeni, nosić na udzie czy też przymocowaną do stanika.
Pompa wykorzystuje tylko jeden rodzaj insuliny. Najczęściej jest to insulina szybkodziałająca. Pompa wyposażona jest w specjalne oprogramowanie służące do ustawiania przepływu podstawowego oraz umożliwiającego podawanie kilku rodzajów bolusów i wiele dodatkowych funkcji w zależności od typu i producenta. W przepływie podstawowym podawana jest niewielka ilość insuliny przez całą dobę. Z kolei bolus to insulina doposiłkowa podawana przed każdym posiłkiem w zależności od stężenia glukozy przed posiłkiem i ilości spożytych wymienników węglowodanowych i wymienników białkowo-tłuszczowych lub w celu obniżenia wysokiego stężenia glukozy we krwi. Należy zaznaczyć, że posiadanie pompy insulinowej nie zwalnia pacjenta od dokonywania regularnych pomiarów glikemii.
Leczenie za pomocą pompy jest stosowane głównie u pacjentów z cukrzycą typu 1 i w niektórych postaciach choroby z grupy innych specyficznych typów cukrzycy (np. w przebiegu mukowiscydozy). Podawanie insuliny za pomocą pompy insulinowej ma w założeniu naśladować fizjologiczne wydzielanie insuliny przez prawidłowo funkcjonującą trzustkę. Jest to obecnie najbardziej precyzyjna metoda podawania insuliny. Wymaga jednak szerokiej wiedzy i ciągłej edukacji pacjenta. Właściwe leczenie przy zastosowaniu osobistej pompy insulinowej wymaga od pacjenta umiejętności liczenia ilości wymienników węglowodanowych i białkowo-tłuszczowych w spożywanych posiłkach. Terapię osobistymi pompami insulinowymi prowadzi się w ośrodkach posiadających doświadczenie w tego rodzaju leczeniu. Przy odpowiedniej współpracy z ośrodkiem specjalistycznym ta metoda terapii pozwala więc na uzyskanie lepszego wyrównania choroby (1).
Dla wielu pacjentów z cukrzyca typu 1, a zwłaszcza tych, którzy prowadzą nieregularny styl życia, uzyskanie prawidłowego wyrównania metabolicznego cukrzycy metodą funkcjonalnej intensywnej insulinoterapii może być trudne. Dlatego u tych osób dobrą alternatywą leczenia cukrzycy wydaje się być pompa insulinowa. Jej podłączenie wymaga jednak odpowiedniego przeszkolenia pacjenta.

 Przeczytaj także
Przeczytaj także
CGM stosuje się na ogół u chorych z chwiejnym przebiegiem cukrzycy z częstymi epizodami hipoglikemii oraz u osób wymagających ścisłego…

Diabetycy z pompą insulinową zobligowani są do regularnego wpisywania swoich pomiarów w specjalnym dzienniczku dla cukrzyków na pompie. Nie wystarcza…

W prawidłowym funkcjonowaniu pompy insulinowej niezbędne jest poprawne ustalenie przepływu podstawowego. W przypadku stosowania bazy, która nie jest odpowiednia do Twojego…
